Haavainen paksusuolitulehdus eli ulseratiivinen koliitti sekä
Crohnin tauti ovat tulehduksellisia suolistosairauksia. Taudeista käytetään myös lyhennettä IBD eli inflammatory bowel disease. IBD:tä ei pidä sekoittaa IBS:ään, joka on irritable bowel syndrome eli ärtyneen suolen oireyhtymä. Molemmat tulehdukselliset suolistosairaudet johtuvat tulehduksesta, mutta molemmat poikkeavat toisistaan suuresti. Nämä erot tulee ymmärtää jotta tautien hoito on mahdollisimman laadukasta.
Haavaisessa paksusuolentulehduksessa tulehdus on vain paksusuolessa, kun taas Crohnissa tulehdus voi olla missä tahansa kohtaa ruoansulatuskanavaa.
Haavaisessa paksusuolentulehduksessa tulehdus on vain
limakalvolla. Tulehdus alkaa yleensä
peräsuolesta ja sitä esiintyy jostakin seuraavista:
1. Peräsuolessa
2. Vasemmanpuoleisessa paksusuolessa
3. Koko paksusuolessa
Haavainen paksusuolentulehdus voi siis alkaa peräsuolesta (proktiitti eli peräsuolen tulehdus) ja levitä vasemmanpuoleiseen paksusuoleen (kylkiluiden alla olevaan mutkaan saakka) ja koko paksusuoleen. Näiden nimitykset ovat
vasemman puoleinen koliitti ja totaalikoliitti tai pankoliitti. Siis: proktiitti, vasemman puoleinen koliitti ja pankoliitti.
Crohnin taudissa tulehdus ulottuu läpi koko suolen seinämän eli se
ei pysy ainoastaan limakalvolla. Crohnissa voi syntyä fistelikanavia suolesta toiseen tai muihin elimiin. Crohnissa suoli voi myös
ahtautua.
Välimuotoinen koliitti on kyseessä silloin kun potilaalla on sekä haavaisen paksusuolentulehduksen että Crohnin piirteitä. Näin on 10-15 %:lla potilaista.
Länsimaissa tulehduksellisia suolistosairauksia on enemmän kuin muualla. Näyttääkin siltä että länsimaalainen elintapa ja ruokavalio lisäävät tulehduksellisia suolistosairauksia. Tupakointi lisää riskiä sairastua Crohniin, toisaalta tupakointi myös heikentää taudin hoidossa käytettävien lääkkeiden tehoa. Mitä ruokavalioon tulee, ylipäätään terveellinen ruokavalio on paras keino tulehduksellisten suolistosairauksien ehkäisyyn. Runsas omegakutosten syöminen voi lisätä haavaisen paksusuolentulehduksen riskiä joten omegakolmosten- ja kutosten välillä kannattaa pitää edes jonkinlainen tasapaino. Toisaalta runsas eläinproteiini ja sokeri lisäävät riskiä myös kun taas kuitupitoinen ruokavalio todennäköisesti vähentää.
Haavainen paksusuolitulehdus eli ulseratiivinen koliitti
Haavainen paksusuolentulehdus on siis vain suolen limakalvolla ja nimenomaan
paksusuolen. Sitä
ei ole ohutsuolessa. Tämä on sikäli positiivista että koska enemmistö ravintoaineista imeytyy ohutsuolesta, tämä tauti ei haittaa niiden imeytymistä. Ja juuri tästä syystä haavaisen paksusuolentulehduksen potilaat ovat harvoin vajaaravitsemusriskissä, toisin kuin Crohnin.
Haavaisessa paksusuolentulehduksessa suoleen syntyy
haavoja, jotka voivat
vuotaa verta suoleen. Tästä syystä taudin yleinen oire on se että
ulosteissa on mukana verta. Tämän kertoo jo nimi: haavainen. Taudin toinen nimitys, ulseratiivinen koliitti tai englanniksi ulcerative colitis, kertoo sekin sekin että taudissa vaivaavat haavat:
ulcer tarkoittaa haavaa tai haavaumaa. Koliitti tai colitis taas juontuu sanasta colon, paksusuoli. Loppuosa -iitti tai -itis kertoo tulehduksesta. Esim. hepatiitti tai hepatitis on maksatulehdus. Nimi avattuna: paksusuoli on tulehtunut ja sinne syntyy haavaumia, jotka vuotavat verta. Paksusuoli käsittää varsinaisen paksusuolen sekä paksusuolen loppuosan, peräsuolen.
Kun suoli on tulehtunut, se vois siis haavautua ja vuotaa verta. Kun suoli on tulehtunut, sen on myös vaikea suoriutua sille annetusta tehtävästä, joka on nesteiden ja suolojen (kalium, natrium, magnesium ja kloridi) imeytyminen. Kun tavara ei ei imeydy kroppaan, se tulee ulos paksusuolen loppupäästä eli peräsuolesta eli peräaukosta ripulina.
Miksi haavaisen paksusuolentulehduksessa voi olla oireena
anemiaa? Samasta syystä josta runsaita kuukautisvuotoja saava nainenkin voi kärsiä anemista. Kun suoli on haavoilla,
verta vuotaa suolistoon, poistuu paksusuoleen ja sieltä ulosteiden mukana peräaukosta vessanpönttöön. Veren mukana menetetään rautaa, ja seurauksena on anemia. Toki Crohn-potilaskin voi kärsiä anemiasta - syy tähän on sama kuin UC:ssa eli verenvuoto, mutta lisäksi B12-vitamiinin puutteellinen häiriö. Tauti kohdistuu usein juuri B12-vitamiinin imetymispaikkaan (B12-vitamiinin - ja folaatin - puute aiheuttaa megaloblastisen anemian: punasolujen koko suurenee, mutta veren hemoglobiinipitoisuus pienenee). Potilas voi myös kärsiä
raudanpuutteesta ilman anemiaa.
Haavaisessa paksusuolentulehduksessa tai haavaisessa paksusuolessa, UC:ssa, pahenemisvaiheet eli
relapsit ja oireettomat vaiheet eli
remissiot vuorottelevat. Oireettomat vaiheet tulevat joko spontaanisti tai sitten ne saavutetaan
lääkehoidon avulla. Jos tauti alkaa tiheillä relapseilla, voi tämä ennustaa sitä että tauti tulee jatkossakin olemaan juuri tällainen.
Haavaista paksusuolta sairastavat potilaat jakautuvat taudin sijannin mukaan seuraavanlaisesti:
1. Proktiitti, 30-40 %
2. Vasemman paksusuolen tulehdus eli distaalinen tai vasemmanpuoleinen koliitti, 40-50 %
3. Pankoliitti, 20-30 %
Noin puolet peräsuolitulehduksesta tai vasemman paksusuolen tulehduksesta voi myöhemmin edetä laaja-alaiseksi koliitiksi.
Ripuli on tyypillinen oire haavaisessa paksusuolentulehduksessa. Tämä johtuu siitä että kun paksusuoli on tulehtunut, ei se tietenkään pysty kunnolla hoitamaan tehtäväänsä - joka on nesteen imeytyminen. Kun neste ei pääse imeytymään, tuloksena on ripulia.
Usein ulosteessa on mukana verta - jopa 90 %:lla potilaista - joka johtuu haavaumista suolen seinällä. Laaja-alaisessa koliitissa esiintyy usein veriripulia ja pakottavaa ulostamisen tarvetta. Jos tulehdus on vain peräsuolessa, oireita ovat veriulosteet, äkillinen ulostamisen tarve ja pidätyskyvyn vaikeudet ulostamisessa. Ehkä hieman ristiriitaisesti vaivana voi olla myös ummetus. Ohjeita ummetukseen hoitoon
tästä.
Haavaisessa paksusuolentulehduksessa vatsakivut ovat yleensä vasemman alavatsan kohdalla - juuri siellä kohdassa jossa paksusuolen vasen osa sijaitsee ja jonne tauti useimmiten kohdistuu. Mukana voi olla myös kuumetta ja laihtumista. Vähintään 10 %:lla potilaista esiintyy liitännäissairauksia, esimerkiksi
nivelvaivoja ja
silmäoireita. Näistä lisää Crohnista kertovan kappaleen taulukossa.
Haavainen paksusuolentulehdus luokitellaan vaikeusasteen mukaan neljään luokkaan: näitä ovat remissio, lievä, keskivaikea ja vaikea. Määritelmät oireineen löytyvät alla olevasta taulukosta.
 |
Haavaisen paksusuolentulehduksen
vaikeusasteet ja niiden määritelmät. |
Crohnin tauti
Siinä missä haavainen paksusuolentulehdus käsittää vain ja ainoastaan paksusuolen, Crohnin tauti voi esiintyä missä tahansa ruoansulatuskanavan osassa. Tauti voi kohdistua tiettyyn osaan suolta tai eri osiin hyppien joidenkin yli.
Sen lisäksi että Crohn ulottaa vaikutuksensa laajemmin suoliston eri osiin, se on myös ärhäkämpi missä se ikinä vaikuttaakin. Siinä missä haavainen paksusuolentulehdus pysyy kohteliaasti limakalvolle tulehduttaen pieniä verisuonia ja aiheuttaen verenvuotoa juuri siinä paikassa, Crohn puskee syvemmälle ulottuen läpi suolen seinämän.
Koska Crohn on tässä mielessä rajumpi ja kokonaisvaltaisempi, niin ovat myös sen aiheuttamat komplikaatiot. Crohnin tauti voi aiheuttaa muun muassa seuraavia komplikaatioita:
- Suolen ahtauma eli striktuura
- Tulehduskanava eli fisteli
Crohnin taudin Montreal-luokituksessa tauti jaotellaan mm. sen mukaan, missä tauti sijaitsee ja mikä sen käyttäytyminen on. Luokittelut sijainnin mukaan menevät näin:
- Ileumiin eli ohutsuolen loppuosaan kohdistuva tauti - noin 30 % potilaista
- Paksusuoleen kohdistuva tauti - 25 - 30 % potilaista
- Ileokolinen tauti = ileum ja paksusuoli -
40 %:lla potilaista = yleisin!
- Ruoansulatuskanavan yläosan tauti
Ja käyttäymisen mukaan:
-
Tulehduksellinen ==> ei ahtauttava, ei penetroiva
-
Ahtauttava
-
Penetroiva
- Voi olla lisäksi perianaalitauti eli "anuksen ympärillä", esim. fisteleitä ja kipeitä paiseita
Jos tauti on vain tulehduksellinen, se
vaurioittaa suolen seinämää. Kroppa voi onnistua parantamaan tulehduksen, mutta koska seinämiin syntyy
haavaumia (ulcer = haava, haavauma), haavaumat voivat aiheuttaa
arpikudosta ja
ahtauttaa suolta. Tämä voi
heikentää suolen liikkumista (ruokasuola työntyy suolessa eteenpäin suolen liikkeen takia) ja toisaalta estää fyysisesti ruokaa pääsemästä eteenpäin.
Penetroivassa taudissa tulehdus ei jää seinämään eikä se pelkästään luo sinne haavoja ja arpikudosta vaan se menee suolen seinämän läpi. Näin tehdessään se voi muodostaa pieniä käytäviä muihin suolen osiin ja jopa muihin elimiin tai iholle. Koska Crohnin taudissa komplikaatiot ovat rajumpia, on tärkeää että tauti diagnosoidaan mahdollisimman aikaisessa vaiheessa jottei esimerkiksi ahtautumista pääse kehittymään.
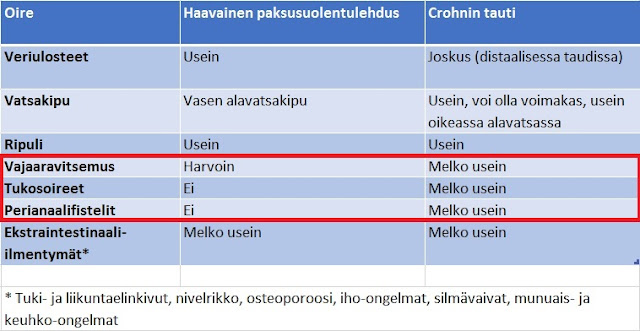
Tässä vielä jaottelua Crohnin ja haavaisen paksusuolentulehduksen piirteiden eroista:
Pane merkille erityisesti punaisella ympyröimäni kohta: siinä missä haavaisessa paksusuolessa esiintyy vajaaravitsemusta harvoin, Crohnissa se on yleisempi ongelma. Suolen tukkeutuminen ja fistelit ovat olennaisempi ongelma Crohnissa kuin haavaisessa paksusuolessa. Miksi näin? Siksi koska Crohnissa tauti voi ulottua läpi koko suolen seinämän, jolloin vaikutuksetkin ovat rajumpia. Kun koko seinämä on tulehtunut riittävän rajusti, tulehdus paukkaa itsensä siitä läpi kokonaan toiseen suuntaan.
Miksi Crohnissa on vajaaravitsemusta ja painon putoaminen on yleinen vaiva mutta UC:ssa harvemmin? Kahdesta syystä. Toinen on ruoan välttely - kun niin moni ruoka voi aiheuttaa vatsakipuja ja vessassa ravaamista (jopa 15 x päivässä), ei ihme jos alkaa arastelemaan syömisen kanssa. Toiseksi, kun juuri ne suolen osat joissa ruoan pitäisi imeytyä ovat tulehtuneet, ei suoli pysty suorittamaan sille tarkotettua tehtävää ja ravintoaineet jäävät imeytymättä. Sama juttu kuin UC:ssa mutta sillä erotuksella että koska UC kohdistuu paksusuoleen, häiritsee se vain nesteen ja suolojen imeytymistä kun taas ohutsuoleen kohdistuva Crohn heikentää myös energiaravintoaineiden ja vitamiinien imeytymistä.
Ekstarintestinaali-ilmentymät ovat suoliston ulkopuolisia haittoja. Jos sairastaa tulehduksellista suolistosairautta, on todennäköisyys tällaisille komplikaatioilla huomattavasti suurempi. Esimerkiksi nivelrikon riski on kasvanut jos sairastaa IBD:tä. Ekstratietoa aiheesta löytyy
Levinen ja Burakoffin erinomaisesta yhteenvedosta.
Kuten haavainen paksusuoli, myös Crohnissa hyvät (remissiot) ja huonot (relapsit) vaiheet vuorottelevat. Tauti
sijaitsee yleensä suht samassa paikassa ruoansulatuskanavaa. Joten jos tauti todetaan ohutsuolen tietyssä osassa on melko todennäköistä että taudin oireet tulevat keskittymään myös jatkossa juuri sinne. Hyvä puoli tässä on se että näin potilas tulee tutuksi taudin haittavaikutuksille, jotka kohdistuvat esim. tiettyjen ravintoaineiden heikentyneeseen imeytymiseen.
Crohnissa taudin käyttäytyminen voi muuttua ajan myötä. Alussa tauti on yleensä
tulehduksellinen, mutta kun tauti jatkuu ja tulehdus pitkittyy, voi syntyä
ahtaumia ja fisteleitä. Ahtauman vaara on suurimmillaan taudin kohdistuessa ohutsuoleen, vaikka niitä voi olla muissakin ruoansulatuskanavan osissa. Taudin kulku jakautuu potilaille seuraavanlaisesti:
- 70 %:lla potilaista tauti relapsoi jaksottaisesti
- 13-20 %:lla tauti on jatkuvasti aktiivinen
- 10-13 %:lla remissio pysyy usean vuoden ajan
Vaikka potilas olisikin oireeton, suolessa voi silti olla tulehdus päällä, mikä voi johtaa edellä mainittuihin komplikaatioihin. Suuri osa sairastuneista
joudutaankin leikkaamaan syntyneiden komplikaatioiden takia. Siinä missä haavainen paksusuolentulehdus voi olla mahdollista
parantaa leikkauksella (kun poistetaan tulehduksen kohde eli paksusuoli, tautikin poistuu), Crohnia ei leikkaushoito poista. Tämä johtuu siitä että Crohn voi kohdistua mihin tahansa ruoansulatuskanavan osaan, eikä koko kanavaa voida mitenkään poistaa.
Tauti on todennäköisesti hankala, jos se todetaan alle 40 vuoden iässä, se on perianaalitauti tai jos alkuvaiheessa tarvitaan kortikosteroidilääkitystä. Noin 50 % potilaista tarvitsee kortikosteroidihoitoa jossain vaiheessa (
Käypä hoito). Varsinkin taudin alkuvaiheessa aktiivisia tulehdusvaiheita esiintyy vuosittain.
Koska Crohn voi esiintyä missä tahansa ruoansulatuskanavan osassa, myös oireet vaihtelevat tämän mukaan:
- Ripuli on tavallinen oire - sen syynä on yleensä inflammaatio, mutta joskus myös
sappihappojen häiriintynyt imeytyminen ileumin loppuosan tulehduksessa
- Verisiä ulosteita ilmenee yleensä vain kun tauti kohdistuu paksusuoleen - katso taulukko "Haavaisen paksusuolentulehduksen vaikeusasteet ja niiden määritelmä."
- Väsymys ja laihtuminen ovat yleisiä oireita
- Kuumeilua voi esiintyä
- Myös vatsakivut ovat yleinen oire - ne voivat olla epämääräisiä ja hyvin samankaltaisia kuin ärtyvän suolen oireyhtymässä IBS:ssä
Jos potilas kärsii vatsakivuista joihin liittyy laihtumista, veriulosteita, kuumeilua tai poikkeavia laboratorioarvoja, kannattaa asia tsekata jatkotutkimuksissa, koska nämä oireet voivat kertoa Crohnin taudista. Voikin olla että vatsakivuista pitkään kärsinyt potilas tulee vastaanotolle kun hänellä on alkanut esiintyä veriripulia ja kuumeilua. Vielä kun saatetaan todeta että potilaan painokin on pudonnut pitkän aikaa, asia tulee tutkia perinpohjaisesti.
Miten tauteja hoidetaan?
Oli kyseessä sitten Crohn tai haavainen paksusuolentulehdus, molemmissa taudeissa halutaan saada suoleen vaikuttava tulehdus kuriin. Suora ote
Crohnin Käypä hoito-suosituksesta:
"Hoidon tavoitteina ovat oireettomuus sekä komplikaatioiden ja taudin uusiutumisen esto."
Lääkehoito
Lääkehoito on olennaisessa roolissa tulehduksellisten suolistosairauksien hoidossa. Käytössä on seuraavanlainen lääkepaletti:
- 5-aminosalisyylihappovalmiste eli 5-ASA
- Sulfasalatsiini
- Kortikosteroidit
- Antibiootit
- Immunomoduloivat- tai suppressiiviset lääkkeet
- Biologiset lääkkeet
En käy tässä lääkkeiden ominaisuuksia ja sivuvaikutuksia yksityiskohtaisesti läpi. Haluan sen sijaan tuoda esille kuinka lääkkeet vaikuttavat potilaan ravitsemustilaan.
5-aminosalisyylihappovalmiste eli
5-ASA, mesalatsiini, hillitsee tulehdusta haavaisessa paksusuolentulehduksessa, mutta Crohnin taudissa sen teho on kyseenalainen, vaikkakin potentiaalisesti toimiva. Kauppanimiä ovat
Asacol ja Pentasa. 5-ASA:n vaikutus on paikallinen.
Sulfasalatsiinissa vaikuttava aine on sama kuin 5-ASA:ssa, mesalatsiini. Mukana on kuitenkin sulfapyridiiniä, joka kuljettaa aineen paksusuoleen (
Crohn ja Colitis). Kauppanimi
Salazopyrin. Sulfasalatsiini
vähentää foolihapon imeytymistä joten sen riittävä saanti pitää varmistaa jos on tämä lääke käytössä.
Kun tauti aktivoituu, otetaan käyttöön kortisoni eli
kortikosteroidit.
Kortisonihoidossa tavoitteena on palauttaa remissio. Kortisoni rauhoittaa tulehdusta. Se ei sovellu pitkäaikaiseen käyttöön: pitkäaikaisessa käytössä kortisonista ei ensinnäkään ole hyötyä ja toiseksi sillä on sivuvaikutuksia. Kauppanimiä mm.
Prednison,
Prednisolon ja
Budesonidi. Kortisoni lisää osteoporoosin riskiä joten riittävä kalsiumin ja D-vitamiinin saanti tulee varmistaa. Kortisoni heikentää myös vastustuskykyä.
Jos 5-ASA ja kortisoni eivät saa tautia rauhoittumaan, kokeillaan
immunosuppressiivista lääkitystä. Nämä lääkkeet sisältävät antimetaboliitteja, jotka muuttuvat elimistössä aineenvaihduntatuotteiksi. Näillä aineenvaihduntatuotteilla on immunosuppressiivinen ja soluja tuhoava eli sytotoksinen vaikutus. Vaikutus ei tule heti vaan hitaasti 3-6 kuukauden aikana. Näihin lääkkeisiin kuuluvat atsatiopriini, 6-merkaptopuriini ja tiopuriini. Näitä lääkkeitä voidaan käyttää kortisonista riippuvaisille tai resistenteille. Lääkenimiä mm.
Azamun ja
Merkaptopurin. Atsatiopriini aiheuttaa osalle ihmisistä
pahoinvointia, mikä voi saada aikaan ruokahaluttomuutta ja ruoka-aversiota- eli vastenmielisyyttä.
Myös
metotreksaatti kuuluu
immunosuppressiivisiin lääkkeisiin eli solunsalpaajiin. Tunnettu kauppanimi
Trexan. Metotreksaatin käytöllä on erittäin suuri vaikutus ravitsemukseen, nimittäin
foolihappoon. Metotreksaatti on
foolihappoantagonisti joten jos se on käytössä, tulee riittävään foolihapon saantiin kiinnittää erityistä huomiota.
Jos tauti on vaikea, on työkalupakissa vielä yksi lääkevaihtoehto:
biologiset lääkkeet. Ne
estävät kasvainnekroositekijä-alfan (TNF-α) toimintaa. Biologiset lääkkeet vähentävät tulehdusta mm. siten että estävät tulehdusta aiheuttavien valkosolujen toimintaa. Näitä ovat
infliksimabi ja
adalimumabi. Lääkenimiä mm.
Humira ja
Entyvio.
Lisäksi voidaan käyttää
antiobiootteja. Lääkenimi
Metronidatsoli.
Potilaalla saattaa olla sappihappojen imeytymishäiriötä koska ileumin loppuosaa (sappihappojen imeytymispaikka) on leikattu tai siellä on raju tulehdus. Sappihappoja tarvitaan
rasvojen imeytymiseen, joten niiden imeytymishäiriö aiheuttaa sappihappo- ja rasvaripulia. Tähän voidaan käyttää
kolestyramiini-lääkitystä eli
Questrania. Lääke
vähentää rasvan ja rasvaliukoisten vitamiinien imeytymistä, joten rasvaliukoisten vitamiinien, erityisesti
D-vitamiinin, saannista tulee huolehtia.
Yhteenvetona lääkkeistä, tulehduksellista suolistosairautta sairastavan tulee kiinnittää huomiota ainakin foolihapon/folaatin, D-vitamiinin ja kalsiumin sekä rasvaliukoisten vitamiinien saantiin. On hyvä pitää mielessä myös että immunosuppressiivinen lääkitys voi lisätä pahoinvointia ja siten vähentää ruokahalua.
Ravitsemushoito
Olen ravitsemusterapeutti ja kirjoitan näille sivuille pääasiassa ravitsemuksesta. Olen kuitenkin päässyt tässä kirjoituksessa tänne saakka - lääkeosiota lukuunottamatta - puhumatta juuri ravitsemuksesta. Tämä johtuu siitä että vaikka ravitsemuksella on hurjan tärkeä rooli IBD:ssä, ei ravitsemus pysty parantamaan niitä - ainakaan nykytiedon valossa. Toki on viitteitä siitä että runsas sokeri, eläinproteiini ja omegakutoset sekä ennen kaikkea tupakointi lisäävät riskiä sairastua siinä missä terveelliset elämäntavat ja kuitu vähentävät sitä, mutta et voi syödä tietyllä tavalla ja ehkäistä tai parantaa tautia. Jos sinulla on tauti, kehossasi jyllää krooninen tulehdus. Toki letkuravitsemuksella saavutetaan remissio mutta oireet tulevat takaisin kun palataan normiruokaan. Ja kortisonihoito on muutenkin tehokkaampi tapa palauttaa remissio.
Tulehduksellisissa suolistosairauksissa pääpaino ravitsemuksessa on keskittyä puutosten ja aliravitsemuksen (Crohn) ehkäisyyn. Jos tämän kohdan kanssa ei olla tarkkana kuin porkkana, puutoksia voi kehittyä.
Toisaalta halutaan ehkäistä komplikaatiot. Jos suoli on ahtautunut ja sinne päätyy isoja määriä huonosti sulavaa ruokaa, on helppo ymmärtää että siinä on toimiva resepti tukokselle.
Tulehdukselliset suolistosairaudet ovat kova pala sitä sairastavalla. Ravitsemuksen tärkein tehtävä on tukea elämänlaatua. Voi olla että tulevaisuudessa tiedämme aiheesta enemmän.
Mitä ravitsemushoidossa sitten pitää ottaa huomioon?
Jos potilas sairastaa Crohnia, tulee tsekata
ravitsemustila. Paino, painonmuutokset ja painoindeksi. Riittävä
energian,
proteiinin ja suojaravintoaineiden saanti. Hyvä ravitsemustila edistää toipumista. Varsinkin jos suolta on leikelty, sen imeytymispinta-ala pienenee jolloin aliravitsemusriski kasvaa entisestään.
Ruokavaliohoito tulee olla omaan kokemukseen perustuvaa. Minkään yksittäisen ruoka-aineen ei pitäisi laukaista taudin aktiivista vaihetta, mutta toisaalta tiettyjen ruoka-aineiden välttäminen voi auttaa aktiivisen vaiheen hoitoa ja toisaalta edistää remission ylläpitoa. IBD:ssä korostuu itselleen sopivan ruokavalion löytäminen. Yleensä remissiossa voi syödä normaalia ruokaa.
Jos karsii kovalla kädellä tulee muistaa sama sääntö kuin muillekin: jos ruokavaliosta ottaa jotain pois, tulee tietää miten tuon elintarvikkeen aiheuttaman mahdollisen aukon paikkaa. Esim. maitotuotteiden kalsium. Karsimiset tulee perustella hyvin.
Toisaalta tulehduksellista suolistosairautta sairastava henkilö voi kärsiä
ärtyvän suolen oireyhtymästä. Tällöin FODMAP-hiilihydraattien rajoittaminen auttaa.
Kun taudissa on aktiivivaihe päällä, ruokavaliokuvio muuttuu hankalemmaksi. Potilas voi tarvita letkuravitsemusta. Ruoat jotka sopivat remissiossa eivät enää välttämättä käykään. Ruokavalion rakentaminen omaan kokemukseen perustuvaksi korostuu kun tauti on päällä: ruokavaliosta poistetaan yksilöllisesti oireita pahentavat ruoka-aineet (esim. maito, vehnä, maissi, kananmuna, hiiva, sokeri, tietyt hedelmät ja kasvikset). Kaasua muodostavat ruoat (kaali, sipuli, paprika, palkokasvit, nauris, selleri jne.,) voivat tehdä tiukkaa. Laktoosi voi pahentaa oireita, jolloin vähälaktoosinen tai laktoositon ruokavalio sopii paremmin. Tosin itse maidon proteiinikin voi olla huono aktiivisessa vaiheessa ==> tällöin ratkaisuna on kylmästi
maidoton ruokavalio. Vähäkuituiset ruoat sopivat todennäköisesti nyt paremmin. Keitetyt hedelmät (säilykehedelmät, kiisselit) ja kasvikset ovat keittämättömiä paremmin siedettyjä. Hedelmät kannattaa kuoria hyvin. Kuivatut hedelmät voivat olla pahoja. Banaani on yleensä hyväksi kun vatsa on sekaisin. Olen kasannut vatsaystävällisten ruokien listan
tänne.
Riittävää juomista ei voi ylikorostaa - ainakin 2 litraa päivässä. Osa juomista on hyvä olla apteekin ripulijuomia jos ripuli on päällä.
Kun taudin aktiivivaihe rauhoittuu, tulee ruokavaliota alkaa laajentamaan yksilöllisesti. Rajoitteita ei kannata pitää elleivät ne ole välttämättömiä.
Kokonaisuudesta yksittäisiin ravintoaineisiin
Nyt ollaan käyty läpi, miltä IBD:n ravitsemushoito noin kokonaisuutena vaikuttaa. Seuraavaksi katsotaan mihin ruokavalion yksityiskohtiin eli ravintoaineisiin tulee kiinnittää huomiota.
Koska Crohnissa potilas on aliravitsemusriskissä ja molemmissa suolistosairauksissa proteiinia (albumiinia) tihkuu veren mukana suoleen, tulee riittävän energiansaannin ohella varmistaa että myös protskua tulee tarpeeksi. Jos laktoosia sisältäviä maitotuotteita ei pysty syömään, tulee riittävän proteiininsaannin varmistamiseksi kokeilla vähälaktoosisia tai laktoosittomia maitotuotteita. Maidon proteiinikin voi pahentaa oireita, jolloin maito ei tietenkään ole käytettävissä oleva proteiininlähde.
Toki lihakin on oiva proteiininlähde, mutta punaisen lihan liiallinen käyttö on yhteydessä kasvaneeseen syöpäriskiin - ja koska tulehduksellisissa suolistosairauksissa syöpäriski on muutenkin kasvanut, ei proteiininsaantia voi perustaa vain siihen. Palkokasvit kuuluvat FODMAP-hiilihydraatteja sisältäviin ruokiin ja aiheuttavat usein vatsavaivoja joten niihinkään ei proteiininsaantia voi perustaa. Yksi vaihtoehto on joko erilaiset apteekista saatavat täydennysvalmisteet tai sitten naapurin marketistakin tänä päivänä löytyvät proteiinilisät, joiden valikoima on erittäin kattava.
Minä usuttaisin tulehduksellista suolistosairautta sairastavan salille! Aliravitsemus ja kroonisen tulehduksen aiheuttama katabolia tekevät hallaa lihasmassalle. Vielä kun tähän palettiin lisää kortisoni-lääkityksen - kortisoni on katabolinen eli lihasmassa hajottava - lihasmassa voi pudota hälyttävän matalalle. Koska liikunta tekee muutenkin hyvää IBD:tä sairastavalle, tässä on yksi syy lisää. Jos sairastat tulehduksellista suolistosairautta, neuvoni on: treenaa pari-kolme kertaa viikossa salilla ja nauti riittävästi, ehkä jopa noin 1,5-2,0 g per painokilo, proteiinia.
D-vitamiini pitää huolta luustostasi. Jos tauti on kohdentunut ileumiin, paikkaan josta D-vitamiinin kuuluisi imeytyä, ja käytössä on kortisoni/kortikosteroidit, tulee D-vitamiini mitä todennäköisemmin ottaa purkista. Suositeltava määrä 10–20 µg/vrk. Ylipäätään rasvaliukoisten vitamiinien riittävästi saannista tulee pitää huolta jos tauti keskittyy ileumiin tai potilas kärsii rasvaripulista. Rasvaripuli voi johtua siitä että suolta on leikattu ileumin lopusta eli paikasta josta rasvojen imeytymiseen tarvittavat sappihapot imeytyvät. Kun sappihapot eivät imeydy kunnolla, myös rasvojen imeytyminen häiriintyy. Seuraa sappihapporipulia ja rasvaripulia.
Raudan saanti ruokavaliosta on helposti vähäistä jos täysviljaa vältellään vatsakipujen pelossa. Imeytyminen saattaa heikentyä. Ja jos potilas kärsii suoliston verenvuodosta, no mitä veren mukana menetetään? Rautaa. Tämä on ongelma useammin haavaisessa paksusuolentulehduksessa.
Suun kautta nautittu rautalisä voi ärsyttää suolta joten tästä syystä rauta on ensisijaisesti hyvä saada ravinnosta. Myös parenteraalista rautalisää voidaan käyttää.
Folaatista meillä suomalaisilla on muutenkin puutetta, ja vielä enemmän puutetta voi olla jos sen imeytyminen on heikentynyt. Folaatti imeytyy mm. samasta paikasta kuin D-vitamiinikin, joten tulehtunut suoli tekee helposti hallaa folaatin imeytymiselle. Muistatko, miten menikään lääkityksen vaikutus folaattiin?
Sulfasalatsiini vähentää foolihapon imeytymistä ja
metotreksaatti on foolihappoantagonisti joten jos jompikumpi on käytössä, skarppaa folaatin kanssa - tosin jo lääkärin pitäisi määrätä näiden lääkkeiden käyttäjille vitamiinilisä. Toisaalta moni IBD:tä sairastava kokee että varsinkin raa`at kasvikset lisäävät vatsakipuja ja ripulia - kasvikset, marjat ja hedelmät ovat paras folaatin lähde ruokavaliossa joten jos kasviksia ja/tai täysviljaa syödään vähän, tulee folaatti ottaa purkista. Muuten uhkaa anemia.
Vähäinen kasvisten, marjojen ja hedelmien syöminen vaikuttaa myös toisen vesiliukoisen vitamiinin,
C-vitamiinin, saantiin. Jos tuoreita ei kauheasti syö, ei muuta kuin C-vitamiini purkista.
Keillä on eniten puutosta
B12-vitamiinista? Vanhuksilla. Tähän on syynä osittain liian vähäinen saanti, mutta jopa useammin häiriintynyt imeytyminen. B12-vitamiini imeytyy aivan ohutsuolen loppuosasta - jälleen kerran vanha tuttumme ileum! - joten siellä oleva tulehdus asettaa sen imeytymisen vaaraan. Toisaalta siinä missä folaattia imeytyy myös muista suolen osista,
jos ileumia on operoitu, menettää B12-vitamiini ainoan imeytymispaikkansa. Voi olla että B12 täytyy antaa injektiona lihakseen, sillä muuten seuraa puutos, josta seuraa sama puutosoire kuin folaatissakin: anemia. Folaatin ja B12-vitaamiinin suhteen pidä mielessä seuraava muistisääntö, FBIA:
FBIA =
Folaatti + B12-vitamiini + ileum + anemia
Kivennäisaineista
kalsiumin,
magnesiumin ja
sinkin saanti on vaarassa vajaan imeytymisen ja kroonisen ripulin takia. Suolen operointi vaarantaa sekin imeytymisen. Toisaalta sinkin ja magnesiumin hyviä lähteitä ovat täysvilja, kasvikset ja pähkinät sekä siemenet joten jos niiden saanti jää vähemmälle, liian vähäinen saanti uhkaa.
Ihan erityisesti haluan nostaa näistä kolmesta kivennäisaineesta esille tietysti yhden - arvaatko minkä?
Vinkki 1: kortikosteroidit vaikuttavat siihen.
Vinkki 2: maitotuotteiden välttely vaarantaa sen riittävän saannin.
Vinkki 3: se on välttämätön luuston rakenneosa ja siten sen saanti on elintärkeää luuston kunnolle.
Vastaus on tietenkin
kalsium! Jos sairastat tulehduksellista suolistosairautta ja käytössä on esim. Prednisolon, kalsiumiin tulee kiinnittää erityistä huolellisuutta. Crohnin Käypä hoito-suositus neuvoo jopa
1-2 gramman päivittäiseen kalsiumin saantiin.
Elektrolyyttien eli
natriumin,
kaliumin ja
magnesiumin saanti on vaarassa jos potilas kärsii jatkuvasta ripulista. Voikin olla että tarvitaan ripulijuomaa. Niitä on
saatavilla apteekista.
Yhteenveto ravintoaineista
Ravintoaineet tulee ottaa huomioon taudinkuvan mukaan. Toisin sanoen
- Mihin osaan suolistoa tauti kohdentuu (loistava kuva tässä!)
- Miten lääkitys vaikuttaa ravintoaineiden vaikutuksiin ja imeytymiseen
- Miten tauti vaikuttaa syömiseen itsessään
Crohnissa probleemana on energian lisäksi proteiini, foolihappo, B12-vitamiini, D-vitamiini, rasvaliukoiset vitamiinit, kalsium, rauta, sinkki, magnesium ja neste.
Ulseratiivisessa koliitissa haasteena ovat rauta, proteiini (albumiini), elektrolyytit, kalsium, D-vitamiini ja neste.
Laboratorioarvoista on hyvä seurata ainakin:
- Hemoglobiini (B-Hb) ==> foolihapon, B12-vitamiinin ja raudan puute + rauta tihkuu suoleen
- Lasko (B-La) ==> tulehduksen mittari
- P-CRP ==> tulehduksen mittari
- P-Alb ==> tihkuu suoleen
Jos potilas tupakoi, siitä on ensiarvoisen tärkeää hankkiutua eroon.
LÄHDE
Crohn ja Colitis ry,
nettisivut.
Crohnin Käypä hoito-suositus,
osoite.
Färkkilä ym. Gastroenterologia ja hepatologia. Duodecim. 2013.
Tulehduksellisten suolistosairauksien ravitsemushoito-matskut, Erikoissairaanhoidon erityiskysymykset, UEF 2011.